Rencontre avec Frédérique Gay
Spécialiste en radiologie interventionnelle

Après plusieurs années au CHU de Lyon, où elle partageait son temps entre radiologie diagnostique et interventionnelle, la Dre Frédérique Gay a récemment rejoint notre Service, où elle avait effectué une grande partie de sa formation. Un retour aux sources qui lui permet désormais de pratiquer pleinement sa spécialité : la radiologie interventionnelle, avec un intérêt particulier pour l’oncologie hépatobiliaire. Dans cet entretien, elle partage son parcours, sa passion pour cette discipline médicale innovante et centrée sur le patient, ainsi que ses projets actuels et futurs.
Frédérique Gay, pourquoi avoir choisi de vous spécialiser en radiologie interventionnelle ?
À l’origine, je voulais devenir cancérologue spécialisée en hématologie. C’était un domaine qui me passionnait, mais j’avais de la peine à mettre une distance émotionnelle avec les patients, c’était difficile à gérer. En découvrant la radiologie interventionnelle, j’ai trouvé l'équilibre idéal entre l'aspect oncologique qui me passionnait et un environnement technique dynamique, avec une relation humaine très enrichissante. Cette spécialité me permet d'être en contact direct avec les patients, de participer activement aux décisions thérapeutiques et d’échanger constamment avec les équipes médicales pluridisciplinaires.
Comment définiriez-vous votre spécialité à quelqu'un qui ne la connaît pas ?
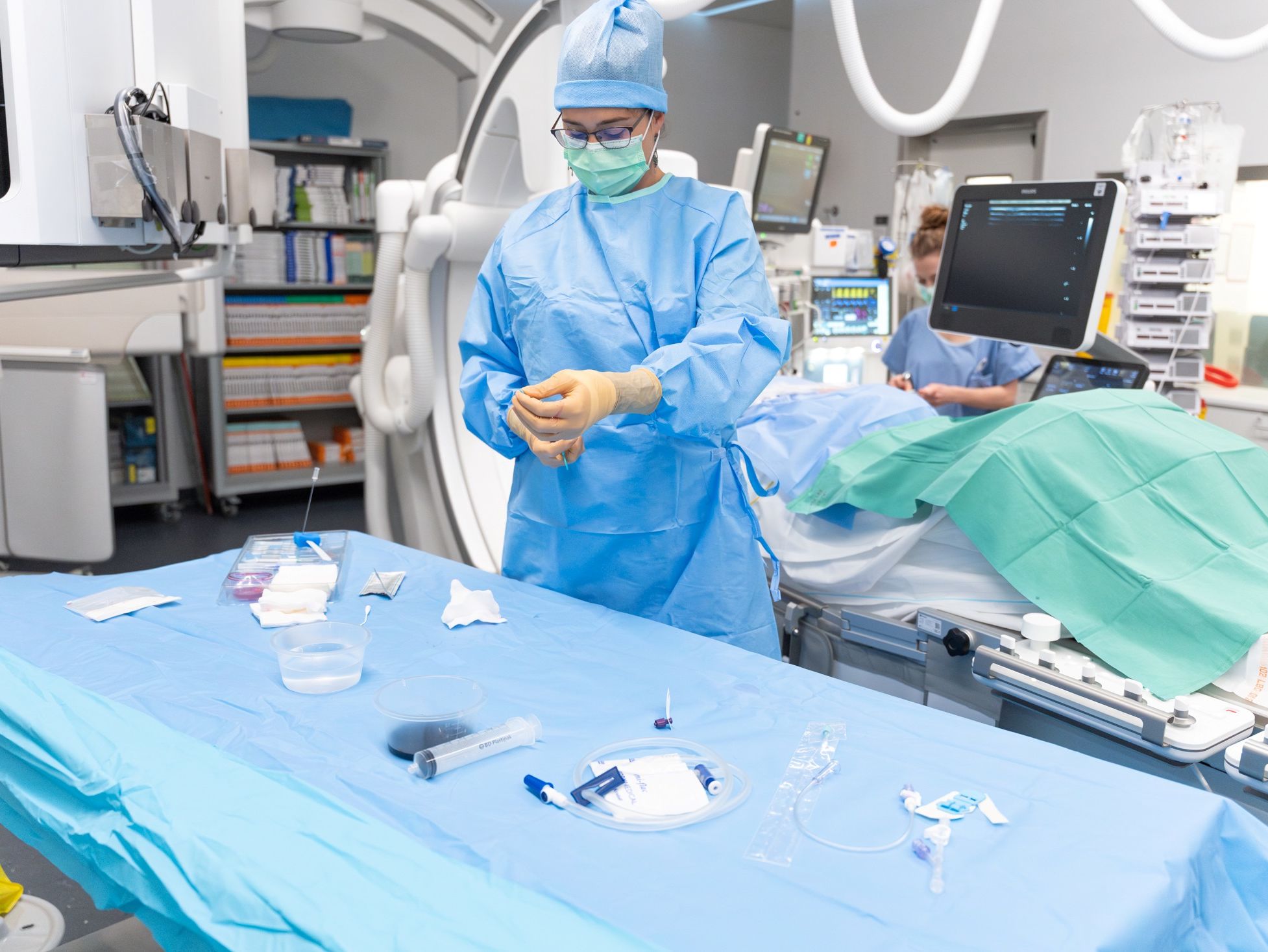
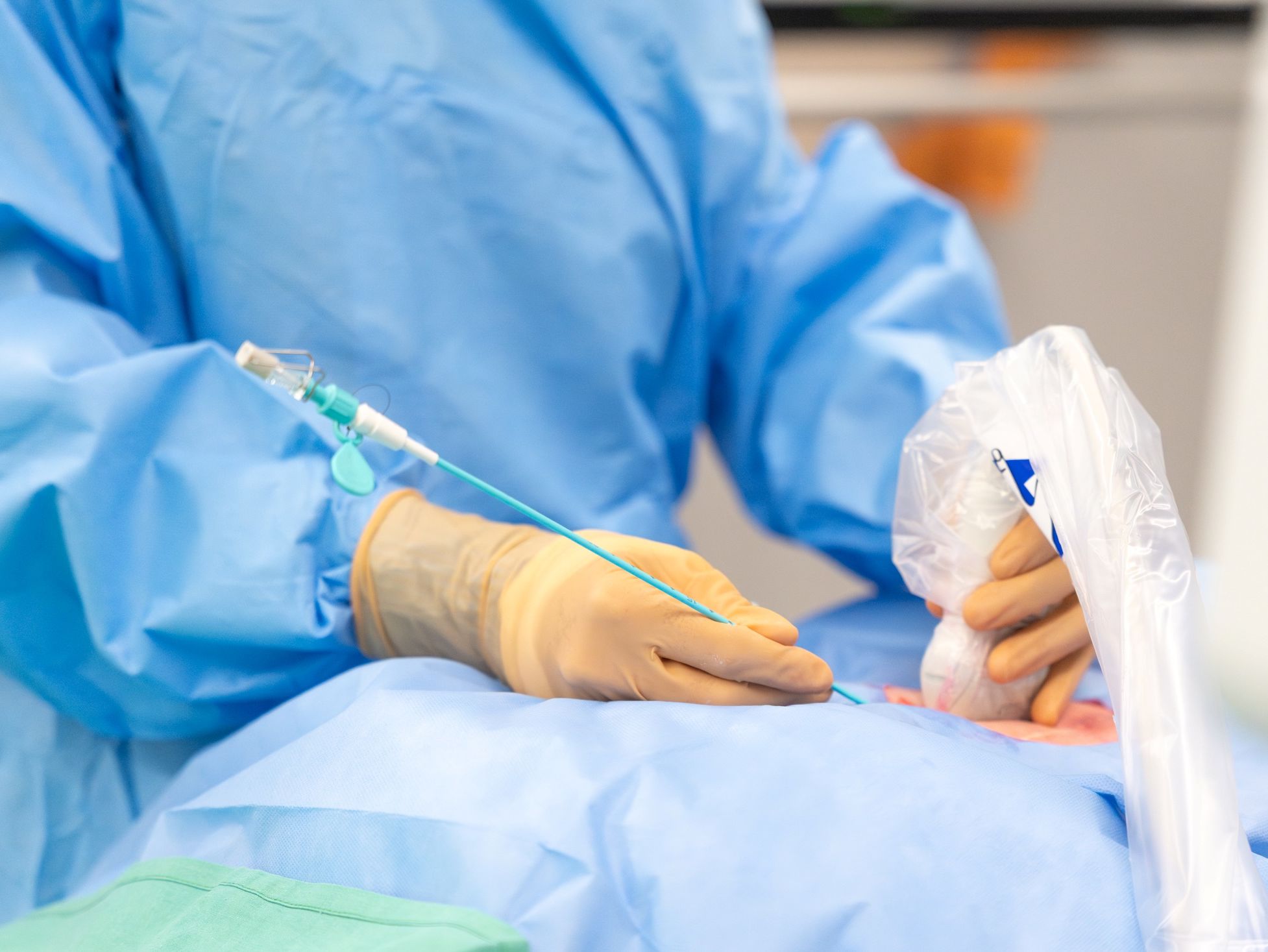
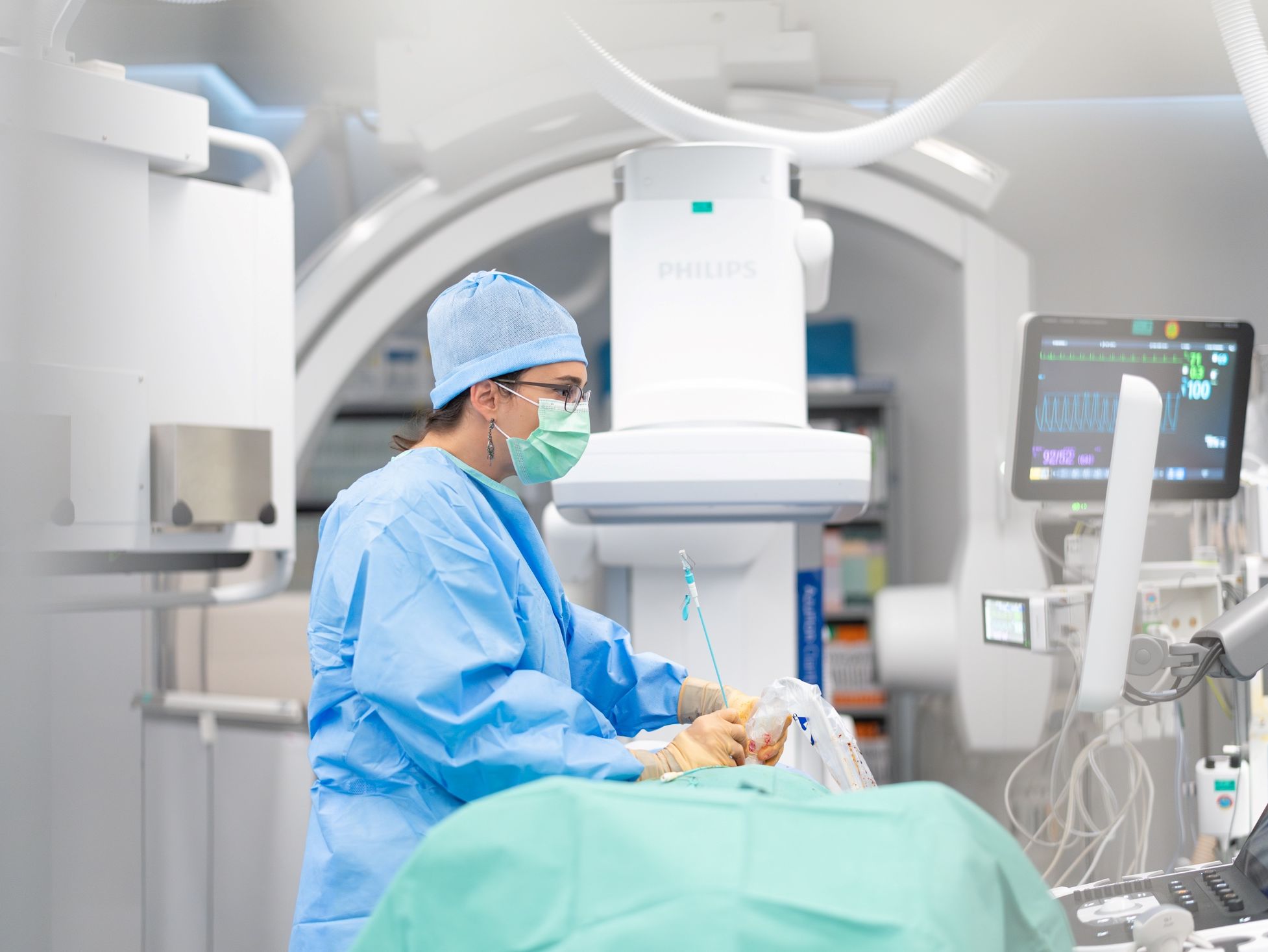
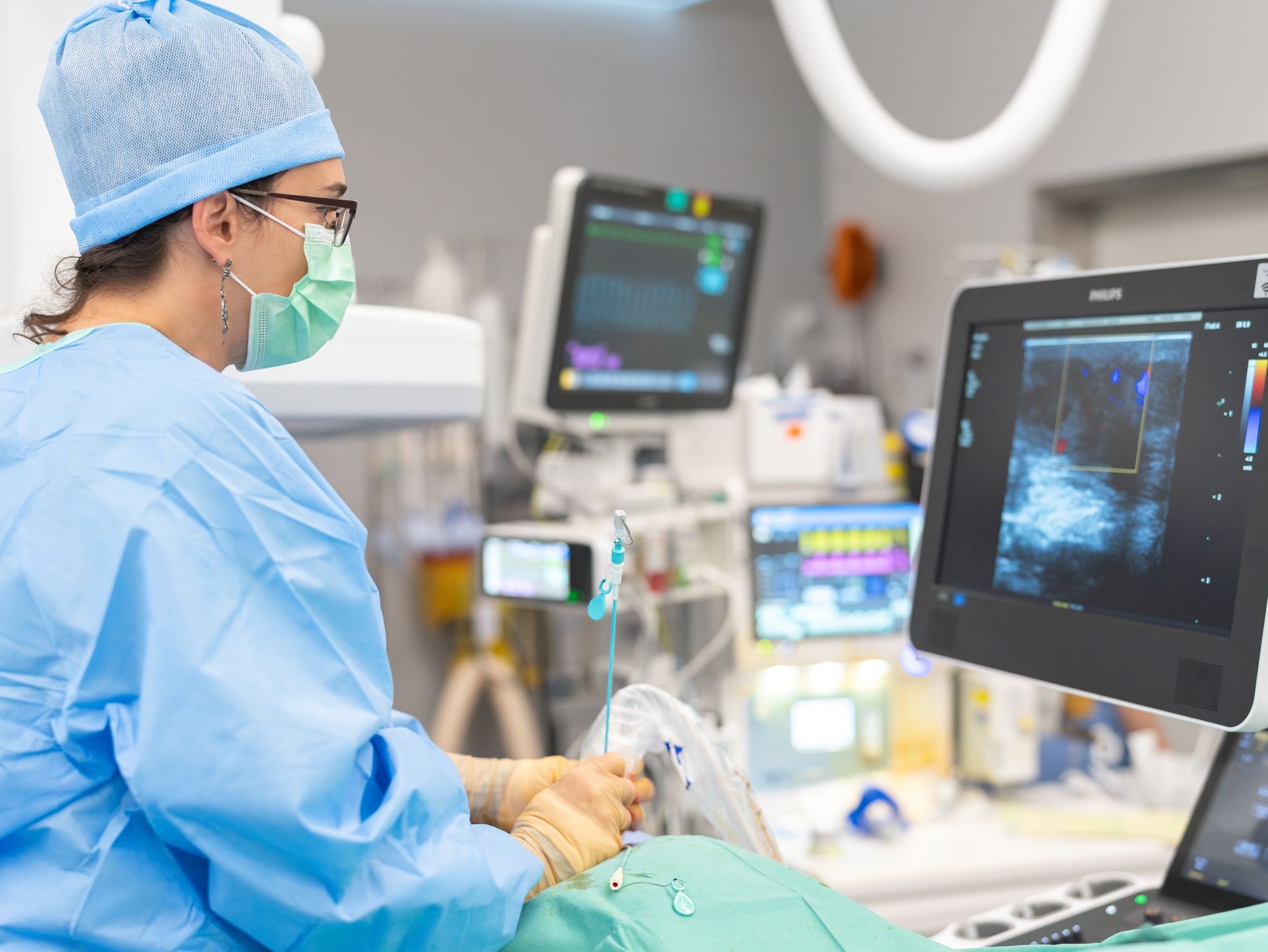
La radiologie interventionnelle consiste en des interventions diagnostiques ou thérapeutiques mini-invasives, guidées par imagerie (rayons X, échographie). Nous traitons les patients à l’aide de petits instruments comme des cathéters ou des aiguilles, soit directement dans un tissu ou en passant par les vaisseaux sanguins, évitant ainsi les grandes cicatrices associées à la chirurgie classique. Ces procédures présentent de nombreux avantages pour les patients : douleur réduite, récupération rapide, et hospitalisations très courtes, souvent limitées à une journée en ambulatoire. Une majorité de ces gestes sont réalisés sous anesthésie locale ou légère sédation, ce qui permet également un dialogue continu avec le patient durant l'intervention
Quels sont les aspects méconnus de cette discipline que vous souhaiteriez davantage faire connaître ?
Beaucoup ignorent encore que nous proposons des traitements efficaces et peu invasifs dans le cadre du cancer ou pour des pathologies comme l’hypertrophie bénigne de la prostate ou les nodules thyroïdiens. Par exemple, la radioembolisation hépatique permet de traiter efficacement des tumeurs du foie en ambulatoire, avec très peu de douleur. De même, l’embolisation prostatique et l’embolisation des fibromes utérins offrent une meilleure qualité de vie aux patients comparée à la chirurgie classique. Ces traitements méritent d’être mieux connus à la fois par le grand public et par les autres professionnels de santé.
« Nous proposons des traitements efficaces, sans cicatrices visibles, en partie réalisés en ambulatoire, et qui améliorent la qualité de vie des patients. »
Vous travaillez actuellement sur un projet autour du MEOPA. Pouvez-vous nous en dire un peu plus ?
Le MEOPA est un gaz anxiolytique très utilisé en pédiatrie, mais encore peu chez l’adulte en Suisse. Nous souhaitons l’utiliser plus largement dans notre Service afin de réduire l’anxiété et la douleur associées aux gestes interventionnels. C’est une alternative à courte durée d'action, très sécurisée, et rapide d’action par rapport aux médicaments traditionnellement employés. Nous sommes en train de former les équipes et de faire valider un protocole d’utilisation. En parallèle, nous menons une étude afin d’évaluer précisément les bénéfices attendus de l’utilisation du MEOPA, à la fois pour nos patients et les équipes.
Avez-vous d’autres projets de recherche ?
Mon principal axe de travail concerne la pédagogie. Au CHU de Lyon, j’avais développé un programme de formation par simulation en radiologie interventionnelle à destination des médecins assistants et chefs de clinique. Aujourd’hui, je poursuis cette dynamique pédagogique ici au CHUV, notamment avec des présentations détaillées sur les techniques interventionnelles et des publications destinées à mieux expliquer quand, pourquoi et comment réaliser certains gestes. J’enseigne aussi régulièrement aux assistants, chefs de clinique, ainsi qu’à des spécialistes d'autres disciplines pour renforcer la collaboration interdisciplinaire et optimiser la prise en charge des patients.
« Quand je suis en salle d'intervention, je n’ai pas l’impression de travailler. »
Quel conseil donneriez-vous à un jeune étudiant en médecine intéressé par la radiologie interventionnelle?
Je lui conseillerais tout simplement de venir en salle d’intervention. Rien ne vaut l’expérience directe pour découvrir notre spécialité, qui est à la fois dynamique, technique et très humaine. On a parfois l’image d’un radiologue derrière un écran, coupé des patients, mais la radiologie interventionnelle est tout le contraire : nous avons un vrai contact avec les patients, des consultations avant et après le geste, et un suivi médical complet. Venir voir concrètement ce que nous faisons permet souvent aux étudiants de réaliser à quel point cette spécialité est passionnante. Quand je suis en salle d'intervention, je ne vois jamais le temps passer, et je n’ai pas du tout l’impression de travailler !
Propos recueillis par Franco Genovese
Photos: © CHUV/Franco Genovese