La lésion du ligament croisé antérieur (LCA)
Le ligament croisé antérieur (LCA) assure la stabilité du genou dans les rotations et les translations antérieures du genou. Il fonctionne également comme protecteur des ménisques interne (5) et externe (6)
En cas de traumatisme violent du genou (entorse) avec un mouvement de pivot brutal sur le genou alors que le pied est fixé au sol, le LCA peut se rompre (schéma C). La lésion du LCA est assez fréquente chez l’enfant et le jeune adolescent. Il s’agit malheureusement le plus souvent d’une rupture complète, bien qu’une rupture partielle puisse être présente chez certains. Les autres mécanismes possibles sont un traumatisme direct sur le genou, une hyperextension du genou ou une mauvaise réception de saut en hyperflexion.
Les jeunes sportifs pratiquant des sports de pivot-contact comme le football, le handball, le rugby et le ski sont les plus concernés par la lésion du LCA.
Remarque : Le ligament étant plus résistant que sa fixation sur le tibia, les jeunes de moins de 12 ans présentent en majorité des fractures osseuses de l’insertion du LCA sur le tibia qui nécessitent généralement une prise en charge chirurgicale arthroscopique (c’est-à-dire avec l’aide d’un petite caméra). Nous appelons ce type de fracture « Fracture de l’éminence tibiale antérieure ».
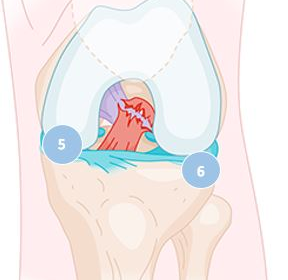
© Service d'orthopédie - CHUV
Quels sont les symptômes?
Lors de l’accident un craquement peut être ressenti, accompagné d’une importante douleur et d’un épanchement du genou (saignement dans l’articulation). Par la suite, en cas de rupture du LCA, une instabilité avec des lâchages du genou peuvent être ressentis, en particulier lors de changements de direction ou lors d’activités en pivot. Dans presque la moitié des cas, une lésion du ménisque peut être présente et créer des douleurs ou des blocages du genou.
Quel traitement ?
Pour savoir si le ligament est déchiré, l’examen clinique est généralement suffisant, mais une IRM (imagerie par résonance magnétique) devra être réalisée pour évaluer l’étendue des lésions.
Le plus souvent une immobilisation du genou dans une attelle est prescrite. L’enfant ou l’adolescent.e doit également marcher avec des cannes en fonction des douleurs. Dès que possible, une physiothérapie pour récupérer de la mobilité, de la force musculaire et de la stabilité est débutée.
La réévaluation à quelques semaines du genou et des symptômes par le chirurgien pédiatre permet ensuite de décider du type de prise en charge à poursuivre. Elle peut soit rester conservatrice (poursuite de la rééducation par physiothérapie) soit devenir chirurgicale (nécessitant une opération pour remplacer le ligament blessé et/ou réparer le ou les ménisques blessés).
Le choix du traitement se fait chez un enfant ou un.e adolescent.e en fonction de différents critères. Les symptômes (instabilité, manque de confiance, douleur, …), la présence d’une lésion méniscale associée, le degré de maturité osseuse et le désir de reprendre une activité sportive sont des critères à prendre en compte pour décider de la prise en charge adaptée. C’est l’ensemble de ces critères et l’expérience de notre équipe spécialisée qui détermine la recommandation de traitement.
Comment se déroule la chirurgie ?
Avant tout, pas d’inquiétude, l’opération se fait , sauf exception, sous anesthésie générale, ce qui veut dire que le patient dort durant toute la durée de l’opération et se réveille avec un pansement et une attelle sur le genou.
L’opération a pour but de remplacer le LCA rompu par une greffe de tendon, prélevé sur l’enfant (autogreffe), qui provient généralement d’un des tendons (tendon du demi-tendineux DT) des muscles ischio-jambiers. L’intervention est réalisée par arthroscopie, c’est-à-dire à l’aide d’une petite caméra.
Les explications plus précises concernant les différentes étapes de l’opération sont données au patient et à sa famille par le chirurgien lors d’une consultation spécifique avant l’opération.
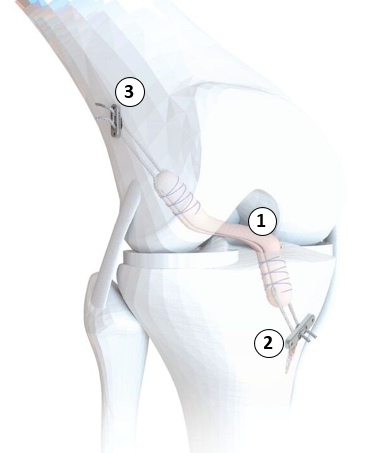
La greffe est repliée sur elle-même quatre fois pour que le tendon soit assez épais et résistant. Il sera fixé entre deux boutons métalliques (en Titane) appelés PullUp® qui permettront de le tendre de façon adéquate entre les deux os.
Quelle est la prise en charge après l’opération ?
Durée de l’hospitalisation : le plus souvent de 1-2 jours (une nuit passée à l’hôpital).
Au réveil, un pansement, une poche à glace et une attelle rigide sont placés sur le genou pour les premières heures après l’opération.
Rééducation :
Voir le programme de rééducation
Elle commence dans les heures qui suivent l’opération, par de la mobilisation douce avec le physiothérapeute de l’hôpital puis par l’apprentissage de la marche avec les cannes.
A partir du 3e jour après l’opération, il est important de réaliser deux séances par semaine de physiothérapie dans un cabinet habitué à ce type de rééducation (au besoin, nous sommes à disposition pour vous fournir une liste de physiothérapeutes).
La physiothérapie s’étend sur 3-4 mois. A terme, les patients sont revus par leur chirurgien qui décide, en fonction de l’avancée de la rééducation, de réaliser des tests dits « fonctionnels » pour évaluer le taux de récupération du genou opéré.
Si les résultats de ces tests sont suffisants, nous conseillons de compléter la rééducation par le programme du Centre Sport et Santé (CSS) de l’UNIL/EPFL, afin de limiter les risques de récidive de déchirure lors de la reprise des sports.
Reprise des activités :
La reprise scolaire est prévue la semaine suivant l’opération, avec certains aménagements de cours qui peuvent être demandés au besoin. Une aide aux trajets est à mettre en place si nécessaire.
La reprise des activités sportives avec mouvements latéraux, démarrages brusques et pivots n’est autorisée qu’après avoir obtenu des résultats concluants lors des tests fonctionnels. Le retour à la course se fait donc au plus tôt à partir du 4e mois post-opératoire et le retour aux entraînements progressifs pour sports pivots (football, basketball, rugby, etc.) se fait aux alentours de 9 mois après l’opération. Le retour à la compétition et au ski se fait à partir de 12 mois après l’opération. Ces délais sont toutefois indicatifs et sont discutés au cas par cas avant et après l’opération.
Les complications potentielles de ce type de lésion et de sa prise en charge sont spécifiquement discutées avec le chirurgien.
Département femme-mère-enfant
Rue du Bugnon 21
CH-1011 Lausanne



